Беременность после рака молочной железы вызывает вопросы.
Актуальность темы
Беременность после рака молочной железы является важной и актуальной темой в современной медицине. Учитывая значительное увеличение выживаемости пациентов благодаря достижениям в лечении, вопросы о возможности безопасного зачатия и ведения беременности становятся все более востребованными среди женщин, перенесших онкологию.
Цель статьи
Цель данной статьи заключается в предоставлении исчерпывающей информации о медицинских аспектах, рисках и планировании беременности после перенесенного рака молочной железы. Статья направлена на помощь женщинам и их семьям в принятии информированных решений, а также на поддержку специалистов в области здравоохранения.
Медицинские аспекты беременности после рака молочной железы
Медицинские аспекты включают оценку состояния здоровья.
Влияние лечения рака на репродуктивную систему
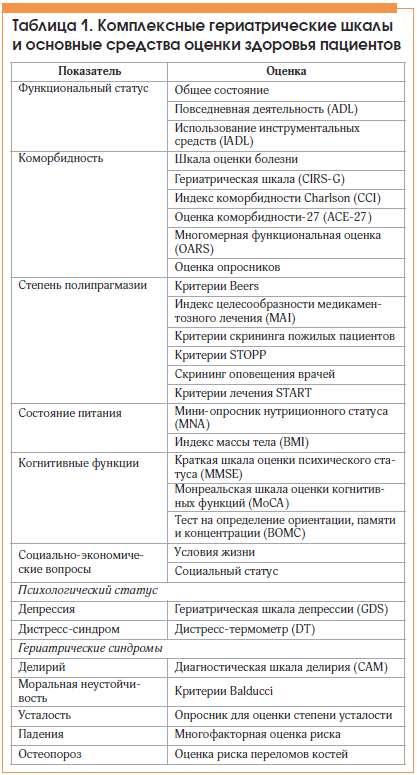
Лечение рака молочной железы, включающее химиотерапию, радиотерапию и гормональную терапию, может существенно повлиять на репродуктивную систему женщины. Эти методы лечения могут привести к снижению овариального резерва, нарушению менструального цикла и повышению риска бесплодия, что требует тщательного обследования и планирования.
Безопасность беременности после лечения
Безопасность беременности после лечения рака молочной железы является важным аспектом, требующим комплексного подхода. Исследования показывают, что беременность не увеличивает риск рецидива рака. Однако, перед планированием зачатия необходимо тщательное медицинское обследование и консультация с онкологом и гинекологом для оценки всех возможных рисков и осложнений.
Планирование беременности
Планирование беременности требует тщательного подхода;
Консультация с онкологом и гинекологом
Консультация с онкологом и гинекологом является неотъемлемой частью планирования беременности после рака молочной железы. Эти специалисты смогут оценить общее состояние здоровья, остаточные эффекты лечения и репродуктивный потенциал. Совместная консультация позволит разработать индивидуальный план действий, учитывающий все медицинские аспекты и риски.
Оптимальное время для зачатия после лечения
Оптимальное время для зачатия после лечения рака молочной железы зависит от множества факторов, включая тип и стадию заболевания, методы лечения и общее состояние здоровья женщины. Как правило, рекомендуется подождать не менее 2-3 лет после завершения терапии, чтобы минимизировать риски рецидива и обеспечить устойчивое выздоровление.
Риски и осложнения
Риски и осложнения требуют тщательного анализа.
Потенциальные риски для матери
Потенциальные риски для матери при беременности после рака молочной железы включают возможность рецидива заболевания, осложнения, связанные с ранее проведенным лечением, а также общие проблемы, возникающие в ходе беременности. Важно учитывать, что гормональные изменения во время беременности могут влиять на остаточные опухолевые клетки.
Потенциальные риски для плода
Потенциальные риски для плода при беременности после рака молочной железы могут включать вероятность преждевременных родов, низкий вес при рождении и возможные врожденные аномалии. Влияние ранее проведенного лечения на развитие плода требует особого внимания и тщательного мониторинга со стороны медицинских специалистов в течение всей беременности.
Поддержка и ресурсы
Поддержка и ресурсы играют ключевую роль в этом процессе.
Психологическая поддержка
Психологическая поддержка является важной составляющей для женщин, планирующих беременность после рака молочной железы. Эмоциональные и психологические аспекты, связанные с перенесенным заболеванием и будущим материнством, требуют внимания специалистов. Консультации с психологами и психотерапевтами помогают справиться с тревогами и страхами, а также укрепляют уверенность в положительном исходе.
Ресурсы и группы поддержки
Ресурсы и группы поддержки играют важную роль в жизни женщин, планирующих беременность после рака молочной железы. Существуют специализированные организации, онлайн-форумы и местные группы, где можно получить необходимую информацию, советы и моральную поддержку. Участие в таких группах помогает обмениваться опытом, находить понимание и получать эмоциональную поддержку в сложный период.

Заведующий отделением лучевой диагностики, врач-рентгенолог